Дуоденит, или воспалительное поражение двенадцатиперстной кишки, по статистике, обнаруживается у 20% пациентов взрослого возраста – даже если они не предъявляют жалоб или относят возникновение тошноты, ухудшения аппетита и дискомфорта в животе на счет гастрита либо иной патологии ЖКТ. У заболевания есть подвиды, и в публикации мы разберем причины развития и симптомы бульбита, а также вопросы касательно терапии.
Определение
Воспалительные процессы в области двенадцатиперстной кишки идентифицируют как дуодениты. Их возникновение связывают с разными факторами, то есть считают полиэтиологическим; заболевание можно выявить и у детей, и у взрослых пациентов. О бульбите говорят, если поражается луковица, или ампула двенадцатиперстной кишки. Анатомически ее расположение соответствует начальному отделу органа – рядом с желудком. Она образует так называемый верхний изгиб и является частой зоной локализации воспалительных очагов и дефектов слизистой оболочки – эрозий и язв. При этом стоит знать, что термин «бульбит желудка» является некорректным, так как название воспалительного процесса формируется с учетом анатомического расположения затронутого участка и при повреждении упомянутого органа используется понятие «гастрит».
Врачи отмечают, что бульбит, воспаление слизистой оболочки двенадцатиперстной кишки, может быть вызван различными факторами. Среди основных причин специалисты выделяют инфекцию Helicobacter pylori, неправильное питание, злоупотребление алкоголем и стресс. Важно учитывать, что хронические заболевания желудочно-кишечного тракта также могут способствовать развитию бульбита.
Для эффективного лечения врачи рекомендуют комплексный подход. В первую очередь, необходимо устранить основную причину заболевания, что может включать антибиотикотерапию при наличии инфекции. Кроме того, важно скорректировать диету, исключив острые, жирные и раздражающие продукты. Врач может назначить антациды и препараты, защищающие слизистую оболочку, чтобы уменьшить воспаление и облегчить симптомы. Регулярные консультации с гастроэнтерологом помогут контролировать состояние и предотвратить рецидивы.

Причины
Развитие такого неблагоприятного процесса, как бульбит, может быть связано с влиянием провоцирующих и фоновых факторов:
- Неправильное питание.
- Употребление алкоголя, курение.
- Нервно-психические факторы.
- Травмы слизистой оболочки.
- Использование противовоспалительных препаратов, глюкокортикостероидов.
- Нарушение продукции соляной кислоты.
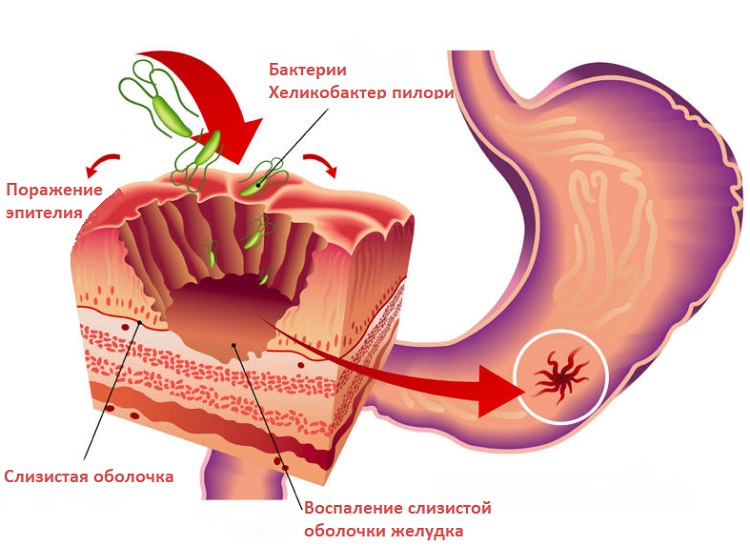
- Инфекция Helicobacter pylori.
- Иммунные, эндокринные дисфункции.
- Заболевания гепатобилиарной системы.
- Пищевая аллергия.
- Патологии почек.
- Хронический панкреатит, гастрит.
- Недостаточность функции кровообращения.
- Наследственная предрасположенность.
Чаще всего встречается сочетание гастрита и дуоденита – причем типа B, то есть бактериального воспаления, связанного с инфекцией Helicobacter pylori. Эти патологии имеют связь с нарушениями функции поджелудочной железы, поэтому у многих пациентов выявляется также хронический панкреатит, прогрессирующий по мере ухудшения состояния, обусловленного бульбитом.
Классификация
Бульбит можно разделить как:
- острый;
- хронический.
Во втором случае в течении болезни выделяют периоды, или стадии:
- Обострения, или рецидива.
- Стихания проявлений, или ремиссии.
В зависимости от того, насколько ярко проявляются симптомы, отмечают бульбит 1 степени (легкий), а также 2 или 3 (с осложнениями). Кроме того, патологию классифицируют по типу изменения ткани:
- поверхностное воспаление;
- эрозии;
- атрофия.
Если бульбит сочетается с поражением других анатомических отделов двенадцатиперстной кишки, говорят о тотальном воспалении, а противном случае речь идет об ограниченном очаге повреждения.
Бульбит — это воспаление слизистой оболочки двенадцатиперстной кишки, и многие люди делятся своим опытом в его лечении. Основные причины заболевания, по мнению пациентов, связаны с неправильным питанием, стрессом и злоупотреблением алкоголем. Многие отмечают, что соблюдение диеты, исключающей острые и жирные блюда, значительно улучшает состояние. Эффективными методами лечения, по их мнению, являются прием антацидов и препаратов, снижающих кислотность, а также использование травяных настоев, таких как ромашка и мята. Некоторые пациенты подчеркивают важность регулярных консультаций с гастроэнтерологом и соблюдение режима дня. В целом, комплексный подход к лечению, включающий как медикаментозную терапию, так и изменения в образе жизни, помогает многим справиться с этой проблемой.

Симптомы
Поражение начального отдела кишечника часто сочетается с неблагоприятными процессами в желудке; во многих случаях клиническая картина бульбита протекает совместно с явлениями гастрита, а также ряда сопутствующих патологий – панкреатита, эзофагита, изменений со стороны гепатобилиарной системы.
Острая форма
Чаще всего комбинируется с поражением желудка. Может возникать на фоне кишечных инфекций и интоксикаций, затрагивающих ЖКТ. Характеризуется проявлениями:
- Боль в эпигастральной области.
- Тошнота, рвота.
- Общая слабость, лихорадка.
- Вздутие живота, метеоризм.
Часто присоединяется расстройство стула – как правило, по типу диареи. Если наблюдается гнойная форма воспаления, есть риск распространения инфекции на брюшную полость и генерализации процесса вплоть до сепсиса. Однако такие случаи – редкость, гораздо чаще врачи диагностируют поверхностный, или катаральный (с отеком и покраснением слизистой оболочки) вариант, при котором выздоровление вполне вероятно.
Хроническая форма
Отличается типичной симптоматикой:
- тяжесть и распирание в эпигастрии;
- боль в животе разной степени интенсивности, обычно ноющая или схваткообразная;
- тошнота, плохой аппетит;
- реже – слюнотечение.
В фазе обострения вероятна также общая слабость, лихорадка с невысоким подъемом температуры тела (субфебрильная), головная боль, повышенная утомляемость. Между приемами пищи возможны приступы дрожи и потливости.
Характерный признак – появление боли в животе спустя 1-2 часа после приема пищи. Дискомфорт бывает чрезвычайно интенсивным, с иррадиацией (отдачей) в подреберье слева или справа, поясницу.
Выраженный бульбит может сопровождаться забросом дуоденального содержимого в полость желудка. В результате возникает отрыжка с горьким привкусом, рвота с желчью, в некоторых случаях – изжога.
Язвенная болезнь
Патология, при развитии которой наблюдается формирование глубоких, нередко обильно кровоточащих дефектов в зоне слизистой оболочки желудка и/или двенадцатиперстной кишки. Она протекает вместе с воспалением, то есть в сочетании с дуоденитом, но ее следует отличать от понятия «язвенный бульбит», иногда ошибочно применяющегося при возникновении эрозий – поверхностных повреждений, заживающих без образования рубца из соединительной ткани.
При язвенной болезни доминирующим симптомом является боль. Она возникает:
- Через 30-60 минут после еды.
- Спустя 1-1,5 часа с момента приема пищи.
- На голодный желудок.
Характер и время возникновения боли зависит от анатомической локализации дефекта. Сопутствующие симптомы – рвота, изжога и отрыжка; примечательно, что не всегда снижается аппетит.
Диагностика
На основании только оценки симптоматики подтвердить наличие бульбита у пациента нельзя. Кроме того, имеет значение характер изменений слизистой – ведь, как уже упоминалось в предыдущем разделе, воспалительный процесс способен сочетаться с образованием дефектов в виде эрозий и язв. Для точной диагностики, помимо осмотра и опроса с целью сбора жалоб, применяют методы:
- фиброгастродуоденоскопия (ФГДС);
- рентгенологическое исследование ЖКТ с контрастом;
- тесты на наличие Helicobacter pylori;
- оценка кислотности в желудке.
Дополнительную информацию получают, используя результаты общего анализа крови, мочи, кала, тестов для определения биохимических параметров, УЗИ органов брюшной полости. Иногда требуется биопсия (взятие фрагментов пораженной ткани для микроскопического исследования) с целью оценки риска возникновения новообразований.
https://youtube.com/watch?v=_pzpeVBWK1E
Лечение
Проводится амбулаторно (врачом поликлиники) или в стационаре (при госпитализации в отделение терапии или гастроэнтерологии, в экстренных случаях – хирургии). Бульбит редко протекает с осложнениями, однако при сочетании с язвенной болезнью вероятно кровотечение, требующее неотложного медицинского вмешательства с последующим наблюдением за пациентом.
Диета
Ни одна методика не будет успешной, если пациент отказывается от коррекции питания – но правильно составленный рацион может улучшить самочувствие и ускорить реабилитацию. Как долго соблюдать диету? При остром процессе с тенденцией к выздоровлению – не менее нескольких недель после нормализации состояния, а при хроническом – всю жизнь (в качестве меры профилактики рецидивов).
В острый период можно есть только теплые, свежеприготовленные блюда:
- измельченные;
- в виде суфле;
- протертые;
- жидкие;
- кашицеобразные.
Это нежирные сорта мяса и рыбы, картофель, свекла, брокколи, цветная капуста, морковь, сладкие яблоки, овсяная каша, различные компоты и морсы. Когда состояние улучшается, потребность в тщательном измельчении и протирании еды отпадает, однако по-прежнему нужно есть пищу только комфортной температуры (не горячую и не холодную), до разрешения врача воздерживаться от употребления салатов из свежих фруктов и овощей. В меню добавляются галетные печенья, хлеб вчерашней выпечки из пшеничной муки, кабачки, баклажаны, зефир, пастила и мед. По переносимости – кисломолочные продукты, твердый неострый сыр.
Медикаментозная терапия
Лечить бульбит двенадцатиперстной кишки требуется курсом; могут быть рекомендованы такие средства как:
- Прокинетики («Мотилиум», «Праймер»).
- Ингибиторы протонной помпы («Омез»).
- Блокаторы Н2-рецепторов гистамина («Фамотидин»).
- Обволакивающие и вяжущие («Виснол», «Де-нол»).
- Антациды («Маалокс», «Ренни»).
- Альгинаты («Гавискон»).
- Спазмолитики («Риабал»).
Точный перечень препаратов для фармакологической коррекции состояния при поражениях двенадцатиперстной кишки назначается в индивидуальном порядке. При язвенной болезни терапия может быть дополнена такими средствами, как «Пирензепин», «Персен», «Сайтотек», «Деларгин», «Солкосерил».
Эрадикация хеликобактерной инфекции
Лечение бульбита при положительных тестах на Helicobacter pylori требует обязательного устранения бактериального провокатора воспалительного процесса. В противном случае иные методы терапии не дадут результата или достигнутая ремиссия будет непродолжительной. Применяются разные схемы с использованием средств:
| Фармгруппа | Пример препарата | Как принимать |
|---|---|---|
|
Антибиотики |
«Кларитромицин» «Амоксициллин» «Метронидазол» «Тетрациклин» |
В зависимости от типа компонентов 2 или 4 раза в сутки. Курс длится, в среднем, 7-14 дней. |
|
Ингибиторы протонной помпы |
«Омез» «Рабепразол» «Париет» «Лансопразол» |
|
|
Блокаторы Н2-рецепторов гистамина |
«Фамотидин» «Ульфамид» «Квамател» |
|
|
Вяжущие и обволакивающие с антихеликобактерным эффектом |
«Висмута субцитрат» «Де-нол» |
Схема терапии может быть дополнена пробиотиками (препаратами, содержащими живые штаммы полезных бактерий группы кишечной микрофлоры). Это Линекс, Йогурт, Бифидумбактерин. После основного курса обычно продолжают прием средств, влияющих на уровень кислотности – ингибиторов протонной помпы 2 недели, блокаторов Н2-рецепторов гистамина – 1 месяц (в зависимости от варианта выбранной фармгруппы).
Рекомендуется проводить постэрадикационный контроль наличия инфекции Helicobacter pylori. Обычно для этого выбирают дыхательный тест или иной метод, не требующий инвазивной (проникающей в полости организма) технологии.
Повторное проведение ФГДС как способ оценки эффективности лечения в рутинной практике не используется.
Вопрос-ответ
Что такое бульбит и каковы его основные симптомы?
Бульбит — это воспаление слизистой оболочки двенадцатиперстной кишки, часто возникающее в результате инфекции, неправильного питания или стресса. Основные симптомы включают боль в верхней части живота, тошноту, рвоту, изжогу и потерю аппетита.
Какие методы лечения бульбита наиболее эффективны?
Эффективные методы лечения бульбита включают медикаментозную терапию (антибиотики, антациды, препараты, снижающие кислотность), соблюдение диеты, избегание раздражающих продуктов и стрессов, а также применение народных средств, таких как отвары трав.
Как можно предотвратить развитие бульбита?
Для предотвращения бульбита рекомендуется придерживаться сбалансированной диеты, избегать переедания и острого, жирного и кислого питания, а также контролировать уровень стресса и регулярно проходить медицинские осмотры.
Советы
СОВЕТ №1
Регулярно посещайте стоматолога для профилактических осмотров, чтобы выявить бульбит на ранних стадиях и предотвратить его развитие.
СОВЕТ №2
Следите за гигиеной полости рта: чистите зубы дважды в день и используйте зубную нить, чтобы удалить остатки пищи и налет, способствующие воспалению десен.
СОВЕТ №3
Обратите внимание на свое питание: уменьшите потребление сахара и кислых продуктов, которые могут усугубить состояние десен, и добавьте в рацион больше витаминов и минералов.
СОВЕТ №4
Используйте антисептические ополаскиватели для рта, чтобы уменьшить воспаление и предотвратить размножение бактерий в полости рта.