При выборе диагностических процедур для исследования отделов кишечника обычно полагаются на профессиональные знания врача. Но и самому пациенту также полезно восполнить медицинский информативный пробел. Особенно часто больным предлагают провести диагностику малоинвазивными методами – колоноскопия, ректосигмоколоноскопия, ректороманоскопия. Чем отличается колоноскопия от ректороманоскопии? Что должен знать пациент, чтобы исследование оказалось информативным?
Ректороманоскопия: что это за процедура
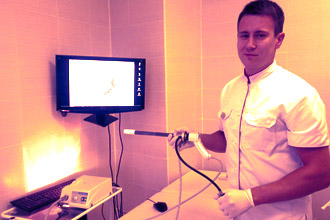
Врачи отмечают, что ректороманоскопия и колоноскопия — это два различных метода исследования кишечника, каждый из которых имеет свои особенности и показания. Ректороманоскопия позволяет визуализировать только нижнюю часть толстой кишки, включая прямую кишку и часть сигмовидной кишки. Этот метод обычно используется для диагностики заболеваний, таких как геморрой, полипы и воспалительные процессы.
Колоноскопия, в свою очередь, охватывает весь толстый кишечник и может выявить более широкий спектр заболеваний, включая рак. Процедура требует более тщательной подготовки пациента и может быть более длительной. Врачи подчеркивают, что выбор между этими методами зависит от клинической ситуации и целей обследования, и важно, чтобы пациент обсуждал свои симптомы и предпочтения с врачом для выбора оптимального метода диагностики.

Подготовка к ректороманоскопии
Процедура проводится только после подготовки пациента к ней. Для этого за сутки до проведения пациент начинает следить за своим питанием и исключает из рациона все продукты с высоким содержанием клетчатки. Также нужно отказаться от бобовых, мясных блюд, винограда, которые вызывают усиленное брожение и газообразование во всех отделах кишечника и желудка. Накануне вечером перед операцией и вовсе можно пить только воду.
Наутро пациенту необходимо полностью очистить кишечник от каловых масс. Этот этап подготовки считается наиболее важным и значимым. Провести очищение кишечника лучше при помощи клизмирования, хотя допускается и прием слабительных препаратов. В некоторых случаях используется сразу несколько методов для избавления кишечника от каловых масс.
Как проводится процедура?
Итак, пациент полностью готов. В кабинете врача он оголяет свое тело ниже пояса, ложится на кушетку набок или же становится на четвереньки. Первоначально врач обычно обследует область анального сфинктра при помощи пальцев, чтобы удостовериться в отсутствии трещин и дефектов кожи на этом участке. Если все в порядке, врач смазывает задний проход специальным гелем или маслом, которое поможет лучшему проникновению трубки аппарата в кишечник.
Пациенту необходимо максимально расслабиться. Теперь ему вводят в задний проход металлическую трубку в задний проход, всего на 4-5 см. Необходимо еще слегка расправить складки кишечника, что поможет лучшему проникновению и движению трубки. Делается это при помощи подачи воздуха в анальное отверстие через ректоскоп. Не стоит бояться избыточного давления, создаваемого в толстой кишке. Количество воздуха строго дозировано, а потому никакой опасности разрывов нет, однако неприятные ощущения данный этап процедуры пациенту все же приносит.
Далее врач в ректоскоп вставляет оптический прибор на тонком гибком шланге и приступает к исследованию. Все, что видит камера ректоскопа, сразу же выводится на экран монитора. В приборе установлена и аппаратура, позволяющая по ходу обследования проводить простейшие лечебные манипуляции – прижигать выступающие вены методом коагуляции, удалять небольшие полипы.
Как только врач завершает исследование, процесс происходит в обратном порядке. Сначала убирается трубка с оптическим прибором из ректоскопа, а затем из анального отверстия медленно выводится и сама металлическая трубка.
Ректороманоскопия и колоноскопия — это два метода обследования кишечника, которые часто вызывают путаницу у пациентов. Основное различие между ними заключается в области исследования. Ректороманоскопия позволяет врачу осмотреть только нижнюю часть толстой кишки, включая прямую кишку и часть сигмовидной кишки, с помощью специального инструмента — ректороманоскопа. Этот метод обычно используется для диагностики заболеваний, таких как геморрой, полипы или воспалительные процессы.
Колоноскопия, в свою очередь, охватывает более обширную область, позволяя исследовать всю толстую кишку и даже часть тонкой кишки. Процедура выполняется с помощью колоноскопа, который имеет более длинную и гибкую конструкцию. Колоноскопия часто рекомендуется для скрининга рака толстой кишки и выявления более глубоких патологий.
Оба метода имеют свои показания и противопоказания, и выбор между ними зависит от клинической ситуации и рекомендаций врача. Важно помнить, что оба обследования являются безопасными и эффективными способами диагностики заболеваний кишечника.

Когда эффективно проведение ректороманоскопии?
Эта процедура может рекомендоваться пациентам в следующих случаях:
- При наличии гнойных выделений из анального отверстия, которые нередко свидетельствуют о воспалении близлежащих тканей (парапроктит).
- Для установления причины кровотечения из анального отверстия. Это может быть как геморрой, так и полипы, анальные трещины и даже онкологические процессы в толстой кишке.
- При болевых ощущениях, возникающих непосредственно во время дефекации. Как правило, проктологические проблемы у таких пациентов относятся к патологии нижних сегментов кишечника.
Несколько слов о колоноскопии: что это за метод
Колоноскопия считается наиболее популярным диагностическим методом обследования кишечника. Ее проводят при помощи колоноскопа – аппарата, состоящего из двух основных частей:
- инвазивной – колоноскопа с камерой, фонариком и оборудованием для проведения простейших лечебных манипуляций;
- наружней – монитора и манипулятора, которым управляет врач.
Колоноскопия и ректороманоскопия имеют те же рекомендации по подготовке пациента к процедуре. Это значит употребление щадящей пищи в течение пары дней до колоноскопии, отказ от еды накануне вечером и очистительные процедуры утром, непосредственно перед проведением исследования.
Как и в случае с ректороманоскопией, врач может не только проводить изучение строения кишечника пациента, но и сразу же избавить его от некоторых патологий: удалить кисты или полипы, прижечь кровеносный сосуд. Также есть возможность взять материал на биопсию с тем, чтобы более детально выяснить строение клеточного состава слизистой кишечника.
Колоноскопия и ректороманоскопия: основные отличия
При описании этих методов можно заметить их значительное сходство. В чем разница ректороманоскопии от колоноскопии? Специалист может перечислить несколько пунктов преимуществ первого метода:
Недостаток информации, который получит пациент после ректороманоскопии, обернется необходимостью пройти другие диагностические исследования, а значит, потерять время, деньги и силы.
Проведение ректороманоскопии считается менее болезненным. Трубка из ректоскопа выводится максимально на 30 см, а порой – и меньше этого расстояния. Для мнительных и чувствительных пациентов данный факт имеет огромное значение.
- Почти полное отсутствие болей после проведения процедуры. Так, болевые ощущения у пациентов нередко появляются после колоноскопии, ведь врачу приходится закачивать значительное количество воздуха в разные сегменты кишечника. При проведении ректороманоскопии воздуха требуется совсем немного. По окончании процедуры он безболезненно естественным образом выходит наружу в течение нескольких часов, и пациенту совершенно не больно.
- Минимум осложнений после процедуры. Нижние сегменты кишечника имеют не столь витиеватое строение, что улучшает проходимость трубки для исследования. В свою очередь это влияет на травматичность, снижая ее почти до минимума При колоноскопии вероятность прободения кишечника или появления кровотечения намного выше.
- Ректороманоскопия всегда проводится без обезболивания, чего не скажешь о колоноскопии. Как было сказано выше, ввиду безболезненности и минимума ощущений пациента никаких дополнительных препаратов с седативным и обезболивающим действием пациенту не требуется. Для некоторых пациентов прием подобных средств запрещен или опасен, а потому ректороманоскопия является для них предпочтительным методом диагностирования. Более того, иногда колоноскопия проводится и вовсе под наркозом, что невозможно представить для ректороманоскопии.
- Если пациент проходит эту процедуру платно, то она обойдется ему намного дешевле, чем колоноскопия. Финансовый фактор порой имеет огромное значение даже в вопросах собственного здоровья.
А есть ли у этого метода недостатки? Конечно, и о них также следует знать. Основной и решающий недостаток — ограниченные возможности исследования глубины кишечника. Аппарат ректороманоскоп позволяет рассмотреть только нижние сегменты кишечника. Максимальная длина зонда для исследования – около 60 см, хотя на практике используют лишь половину этого расстояния. Возможности колоноскопа намного выше. Аппарат может продвигаться в средние и верхние отделы кишечника, захватывая область для исследования до 150 см. Информативность же колоноскопии при всех возможных осложнениях и последствиях настолько высока, что в подавляющем большинстве случаев врачи назначают именно эту процедуру.
Недостаток информации, который получит пациент после ректороманоскопии, обернется необходимостью пройти другие диагностические исследования, а значит, потерять время, деньги и силы.
Так что же лучше: ректороманоскопия или колоноскопия?
Однозначно ответить на этот вопрос нельзя. Если врач подозревает наличие патологий в близлежащих к анальному отверстию тканях кишечника, то нет никакой необходимости мучить пациента проведением колоноскопии.
Говорить о том, что лучше, ректороманоскопия или колоноскопия, в данном случае – все равно, что судить о разных методах диагностики при различных заболеваниях. При принятии решения в выборе метода диагностирования врач всегда будет отталкиваться от диагноза, и лишь по этому критерию рекомендовать пациенту пройти обследование. При излишне витиеватом кишечнике, большой мнительности и страхе пациента и наличии симптомов заболеваний области анального сфинктра вполне можно ограничиться ректороманоскопией.
Наконец, многое зависит и от наличия в медицинском учреждении соответствующих специалистов. Сегодня больший процент врачей имеют опыт в проведении именно колоноскопии, и именно это нередко становится решающим фактором для назначения данной диагностической процедуры пациенту.

Вопрос-ответ
Что такое ректороманоскопия и когда она проводится?
Ректороманоскопия — это медицинская процедура, позволяющая врачу осмотреть нижнюю часть толстой кишки, включая прямую кишку и сигмовидную кишку, с помощью специального инструмента — ректороманоскопа. Она проводится для диагностики заболеваний, таких как геморрой, полипы, воспалительные заболевания и рак.
Каковы основные показания для колоноскопии?
Колоноскопия используется для обследования всей толстой кишки и может быть назначена при наличии симптомов, таких как кровотечение из прямой кишки, хронические боли в животе, изменения в привычках кишечника или при наличии семейной истории заболеваний толстой кишки. Она также применяется для удаления полипов и биопсии.
Какова разница в подготовке к ректороманоскопии и колоноскопии?
Подготовка к ректороманоскопии обычно менее строгая и может включать очищение кишечника с помощью клизмы или слабительных средств за несколько часов до процедуры. В то время как подготовка к колоноскопии требует более тщательной очистки кишечника, что может включать специальную диету и прием сильных слабительных средств за день до обследования.
Советы
СОВЕТ №1
Перед проведением ректороманоскопии или колоноскопии обязательно проконсультируйтесь с врачом, чтобы понять, какая из процедур лучше подходит для вашей ситуации и какие показания у каждой из них.
СОВЕТ №2
Обратите внимание на подготовку к процедуре: для колоноскопии требуется более тщательная подготовка, включая диету и очищение кишечника, в то время как ректороманоскопия может требовать менее строгих мер.
СОВЕТ №3
Не стесняйтесь задавать вопросы врачу о процессе и возможных ощущениях во время процедур, чтобы снизить уровень тревожности и лучше подготовиться к обследованию.

 Проведение ректороманоскопии считается менее болезненным. Трубка из ректоскопа выводится максимально на 30 см, а порой – и меньше этого расстояния. Для мнительных и чувствительных пациентов данный факт имеет огромное значение.
Проведение ректороманоскопии считается менее болезненным. Трубка из ректоскопа выводится максимально на 30 см, а порой – и меньше этого расстояния. Для мнительных и чувствительных пациентов данный факт имеет огромное значение.






